- 国家市场监督管理总局
- 国家药品监督管理局
- 中国健康传媒集团主办
- 中央新闻网站
疫情防控期间,有必要接种流感疫苗吗?
当前新冠肺炎疫情变得更为复杂化,在疫苗空白期,防范新冠肺炎病毒的流行还是重中之重。新冠肺炎病毒感染后的初期症状和流感极为相似,都以发热等全身症状为主,这不但给个人生活带来不便,也造成了社会资源的浪费,给新冠肺炎的诊疗带来困扰。因此,新冠肺炎疫情防控期间,预防流感也十分必要。
流感是流行性感冒的简称,是由流感病毒引起的对人类健康危害较重的急性呼吸道传染病。致病的流感病毒主要通过患者飞沫传播,也可以通过口腔、鼻腔、眼睛等黏膜直接或间接接触传播。
那么,流感是感冒吗?抗病毒药是否可以直接杀死病毒治愈流感?要预防流感,有何行之有效的方法?
流感≠感冒,抗病毒药杀不死流感病毒
我们常见的普通感冒是由细菌或其他病毒引起,多为流涕、中低度发热等一过性局部症状。流感既然被称为流行性感冒,也是感冒吗?
答案是:不!流感和感冒绝对是两回事儿。万不可因流感与感冒名称相似,而将两者混淆。与普通感冒不同的是,流感由流感病毒引起,其发病初期会引起高热,以全身症状为主,如肌肉酸痛、乏力等,可伴有寒战。但流感更大的危害来自于流感病毒进入人体各个器官引起呼吸系统、心脑血管系统、神经系统等并发症,如肺炎、中耳炎、心肌炎,甚至脑膜炎或脑炎等。而由流感引起的原发病(肺病、心脑血管疾病)急性加剧情况而导致的死亡率较高。
据《中国流感疫苗预防接种技术指南(2019-2020)》显示,流感的季节性流行,每年在全球可导致300万~500万重症病例,29万~65万呼吸道疾病相关死亡。我国一项最新研究显示:2010~2011年至2014~2015年流感季节,全国平均每年有8.8万例流感相关呼吸系统疾病超额死亡。
由于孕妇、婴幼儿、老年人和慢性基础疾病患者等免疫力相对较弱,是感染流感病毒的高危人群,且患流感后出现严重疾病和死亡的风险较高。据统计,流感每年可导致20%~30%的儿童和5%~10%的成人发病。此外,由于儿童的活动性和聚集性更强,学校作为封闭的聚集场所,容易造成流感传播。我国每年报告的流感暴发事件中,90%以上发生在学校和托幼机构。
那么,抗病毒药物能杀死流感病毒、治疗流感吗?
事实上,抗流感病毒药物只是在限制流感病毒在体内复制增殖和扩散方面起作用,而并非直接杀死流感病毒。使用抗病毒药物抑制流感病毒增殖和扩散,实际上是为人体启动免疫系统争取时间,最终战胜流感病毒还是要依靠人体自身免疫力。因此,这类药物要在感染流感病毒前期使用,才能获得较好疗效。一旦流感病毒在体内时间较长,已大量复制增殖,并已侵袭肺部等其他器官和组织,再使用抗流感病毒药物治疗收效甚微。而使用抗生素治疗流感,更是无效的,滥用抗生素还会增加细菌耐药性。
预防流感的最佳方法?接种疫苗!
当没有药物可直接杀死流感病毒时,人体免疫系统成为预防和真正解决流感病毒侵袭的终结者。人体免疫系统如同一支训练有素的超级智能军团,可以通过各种免疫途径产生抗体和免疫细胞,消灭包括流感病毒在内的各种病毒。
当病毒通过各种途径侵入人体后,会"挟持"正常细胞,并进入其中,利用细胞内营养物质复制病毒本身的DNA和RNA,耗尽细胞的营养物质,最终导致细胞死亡。这就是病毒在体内不断增殖的过程。与此同时,受侵害的细胞会释放信号,人体免疫细胞会攻击并杀死受感染的细胞。这就是人体先天免疫的过程。
然而,当病毒增殖到一定程度,仅靠免疫细胞"正常巡逻"已无法抵抗入侵者,此时人体特异性免疫系统就会启动,派出专门针对某种病毒进行专门应答的精兵干将。通常情况下,特异性免疫系统不会随意出动,当先天免疫系统苦苦征战一段时间后,病毒已在人体内安营扎寨,特异性免疫系统才会出动。这时,人体会经历一次流感发病过程。而在人体免疫军团对抗病毒的"战争"中,有一类免疫细胞具有记忆性(记忆性T细胞),它会记下这次遭遇的敌人(病毒),在下一次遭遇同样的病毒时马上识别,进行免疫应答,复制出更多的免疫细胞,产生免疫球蛋白投入战斗。正是利用这个原理,科学家研制出了疫苗。
疫苗可提前启动人体免疫系统针对流感病毒的免疫机制。疫苗接种是将无害的病毒或病毒碎片接种到人体内。这种经过处理的病毒不会致病,但足以启动人体免疫系统,当人体真正遭遇病毒后,迅速激发免疫细胞增殖,并产生大量针对流感病毒的抗体--免疫球蛋白,通过细胞免疫、体液免疫、黏膜免疫等,清除已侵袭到人体细胞、体液和黏膜的病毒。
俗话说"是药三分毒",用病毒自身做的疫苗会对人体造成伤害吗?
答案是,不会。疫苗是特殊的药品。它本身是帮助人体启动免疫系统的方式,偶尔也会引发不良反应,但大部分不良反应都是一过性而轻微的,这实际上是由疫苗启动人体免疫机制,各种免疫细胞开始发挥作用所引起的。它将不致病的病毒或病毒碎片带入人体,让人体免疫系统当"靶子"练习,而人体免疫系统会把这些不致病的毒株当作真正的病毒处理掉,这就会在人体免疫细胞练兵过程中造成发热等一过性症状。这是人体免疫机制启动的标志,具有一过性特点,并不会带来持久的损伤性后果。
因此,预防流感的最好方法是接种流感疫苗。《中国流感疫苗预防接种技术指南(2019-2020)》也指出,"每年接种流感疫苗是预防流感最有效的手段,可以显著降低接种者罹患流感和发生严重并发症的风险"。
2019年7月,健康中国行动推进委员会制定印发的《健康中国行动(2019-2030年)》列出15项重大行动,在"传染病及地方病防控行动"中,也明确提出儿童、老人、慢性病患者的免疫力低、抵抗力弱,是流感的高危人群,建议每年流感流行季节前在医生指导下接种流感疫苗,并鼓励有条件地区为60岁及以上老人、托幼机构幼儿、在校中小学生和中等专业学校学生免费接种流感疫苗,同时,要求保障流感疫苗供应。
无需注射的鼻喷流感减毒活疫苗
《中国流感疫苗预防接种技术指南(2019-2020)》指出,全球已上市的流感疫苗分为流感灭活疫苗和流感减毒活疫苗。
目前国内使用的灭活疫苗分为裂解疫苗和亚单位疫苗两种。裂解疫苗是采用裂解剂将灭活后的流感病毒裂解成碎片制备而成的疫苗;亚单位疫苗是采用一定工艺将灭活后的流感病毒的神经氨酸酶和血凝素等抗原提纯出来制备的疫苗。
而受益于WHO在2006年通过的全球流感行动计划(GAP),包括中国在内的14个发展中国家获得技术转让,为全球流感流行进行疫苗储备。2011年,经WHO许可,流感减毒活疫苗技术转移至中国。
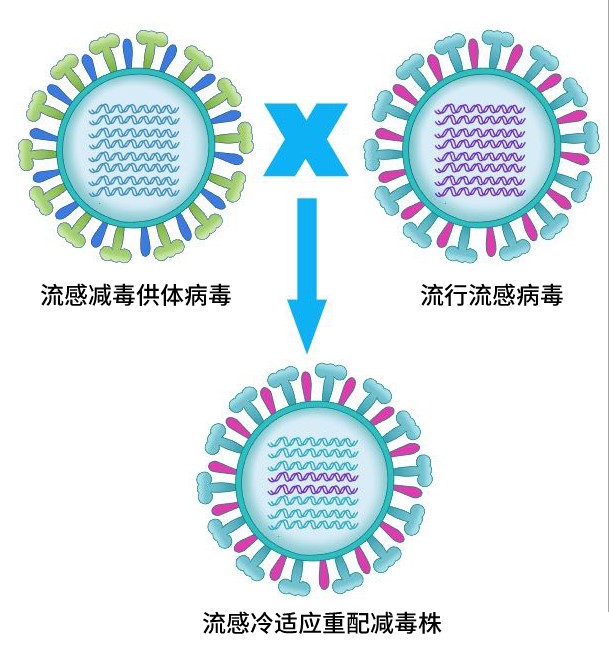
流感减毒活疫苗采用流感冷适应重配减毒株生产,值得一提的是,这种毒株是由对温度敏感的流感减毒供体病毒的6个RNA片段与WHO推荐用于流感灭活疫苗生产的流行流感病毒的2个RNA片段(HA、NA)按照6:2重组而成。这样的组合使得疫苗毒株具有对温度的敏感性,在肺部等温度较高的部位不能有效复制增殖,不会致病,具有很高的安全性。由于是减毒活病毒,保留了病毒的完整特性,因此启动免疫机制更为全面和彻底。完美的实现了疫苗不致病的安全性和对病毒识别的有效性。
与公众熟悉的疫苗肌内注射的接种方式不同,鼻喷流感减毒活疫苗最明显的特点就是通过鼻腔接种,无需注射,较容易被大众尤其是儿童接受,特别适用于3~17岁人群,帮助少年儿童进行规模接种形成保护屏障。
图为鼻喷流感减毒活疫苗接种示意图。
据了解,针剂类灭活流感疫苗和鼻喷流感减毒活疫苗两种疫苗作用机制不同,针剂类疫苗直接注入人体,可以诱导较强体液免疫(产生免疫球蛋白G)应答。而鼻喷流感减毒活疫苗在接种至鼻黏膜后,疫苗的流感减毒活病毒在鼻黏膜进行短暂增殖,很快启动人体的三重免疫应答:通过鼻黏膜给药,诱导较强黏膜免疫(产生免疫球蛋白A),并在鼻腔形成第一道免疫防线;诱导较强体液免疫(产生免疫球蛋白G),清除进入体液中的流感病毒;诱导较强细胞免疫(T细胞),清除侵袭到细胞内的流感病毒。简单来说,在不引起流感症状的情况下,模拟了一次自然感染流感病毒的过程,从而抵御相似的流感病毒感染。

流感病毒进入人体后在人体不同部位广泛存在。
此外,鼻喷流感减毒活疫苗不但预防疫苗所含毒株的流感病毒,还对其他亚型流感病毒具有交叉免疫作用,保护范围更加广泛;且该疫苗使用SPF鸡胚(无特定病原体鸡胚)生产,不含甲醛、裂解剂及防腐剂,接种剂量仅为0.2ml的微量,安全性更好。
江苏省疾病预防控制中心朱凤才教授在《流感减毒活疫苗预防儿童季节性流感保护效果的Meta分析》一文中对14篇涉及鼻喷流感减毒活疫苗文献进行了总结,文章指出,Meta分析结果表明,接种流感减毒活疫苗可有效降低2~17岁儿童发生季节性流感。
据了解,早在2003年,鼻喷流感减毒活疫苗在美国上市,2012年于欧盟获批上市。在全球范围内,鼻喷流感减毒活疫苗已使用数亿剂次。我国首支鼻喷流感减毒活疫苗已于今年2月获得国家药品监督管理局颁发的药品注册批件,预计将于今年秋季上市。
当前,新冠肺炎疫情防控形势依然严峻,全国各地仍严格落实常态化防控各项措施要求。值此关头,公众更应增加对流感和新冠肺炎的认知,同时积极科学进行预防,要勤洗手、保持手部清洁,保持室内空气流通,合理安排饮食作息,提高机体抵御病毒侵袭的能力。公众尤其是老人、儿童、慢性病患者及医务人员等流感易感群体,应积极接种流感疫苗,在特殊时期先防流感。
(责任编辑:张可欣)
分享至
右键点击另存二维码!